Los enfermeros de la UCI trituran comprimidos para administrárselos a los pacientes. Foto: J. Huertas y M. Fernández de Vega.

La plantilla de Enfermería de la
Unidad de Cuidados Intensivos (UCI) del
Hospital General Universitario de Ciudad Real está formada por 55 profesionales. Cinco de ellos han sido diagnosticados con diferentes tipos de
cáncer. De estos, dos han muerto. No se puede establecer una relación de causalidad, pero hay un hecho indiscutible: durante años han manipulado
medicamentos tóxicos sin precaución.
“Trabajamos una media de 37,5 horas semanales. Si entras en contacto un mínimo de dos veces en cada turno con estos fármacos y lo multiplicas por el número de años que llevas trabajando, te salen más de
16.000 contactos con medicamentos peligrosos. En pequeñas dosis, sí, pero acumulativas y continuadas en el tiempo a lo largo de toda nuestra vida laboral”. Quien hace el cálculo es
Juan Carlos Muñoz, enfermero de la UCI del centro sanitario ciudadrealeño.
Los medicamentos peligrosos y con alto riesgo de toxicidad forman parte del día a día de los profesionales sanitarios. Ellos saben que están expuestos, asumen el
riesgo, pero el problema surge cuando no están formados para su uso. Este es el caso del colectivo de Enfermería, que según
Satse, su sindicato mayoritario, sufre un déficit en esta materia que, tradicionalmente, no ha sido cubierto por las autoridades sanitarias.
TRITURAR E INHALAR
Juan Carlos Muñoz es enfermero desde hace 27 años. Lleva 18 trabajando en la UCI. Desde entonces, manipula continuamente medicamentos considerados
biopeligrosos cuando los preparara y los administra. “Si el paciente toma directamente el comprimido, no hay ningún riesgo. El problema aparece cuando hay que
triturarlo para su
administración a través de una sonda nasogástrica”, explica. “Cuando lo trituras, se generan
aerosoles que son absorbidos a través de las vías respiratorias. En el caso de los medicamentos
intravenosos también existe riesgo al romper la ampolla por los
vapores que se producen”, detalla.
Durante mucho tiempo, los enfermeros han machacado pastillas y han abierto viales sin cautela. Pero, hace un par de años, el
Instituto Nacional de Higiene y Seguridad en el Trabajo presentó una serie de recomendaciones en relación al uso y manejo de medicamentos peligrosos. De repente, había motivos para
alarmarse: “Nos dimos cuenta de que llevábamos años manipulando ese tipo de fármacos sin la formación adecuada y, lo que es más grave, sin la
protección individual y colectiva necesaria”, destaca Muñoz. “Pusimos la guía en conocimiento del centro, pero la respuesta no fue la esperada”, añade.
EFECTOS DE LOS MEDICAMENTOS TÓXICOS
Además de los casos de cáncer, los enfermeros de la UCI del Hospital General Universitario de Ciudad Real han detectado, como consecuencia de la exposición a medicamentos peligrosos, problemas relacionados con la piel, como eritemas, y problemas de fertilidad. “Es llamativo que ha habido un número inusual de compañeras jóvenes con complicaciones para quedarse embarazadas”, comenta Juan Carlos Muñoz. Según el enfermero, estos efectos coinciden con los recogidos en la literatura científica: “Hay estudios que hablan de un aumento de la probabilidad del 40 por ciento de tener problemas de salud en comparación con profesionales que no han trabajado con estos fármacos”.
Tras la publicación de este informe, “algunas gerencias fueron más sensibles que otras y, en el caso de Ciudad Real, tuvimos que recurrir a la
Dirección General de la Inspección de trabajo y Seguridad Social de Castilla-La Mancha para que nos dijera si se estaban incumpliendo determinadas materias de salud laboral”, comenta
Ángel García, portavoz de Satse Ciudad Real. Así, el sindicato puso la correspondiente
denuncia a finales de julio de 2017 y el organismo autonómico reclamó en su dictamen que se formara a los profesionales de Enfermería en el manejo de medicamentos peligrosos.
“La inspección comprobó que, a pesar de que desde
Servicios Centrales se estaba generando un protocolo para el manejo de este tipo de medicamentos, faltaba la
formación al personal sanitario y otras cuestiones como los dispositivos de protección individual. Independientemente de las medidas que se tuvieran que tomar y el tiempo que llevaran, no entendíamos que la formación no se diera. La Dirección General de la Inspección de trabajo y Seguridad Social lo corroboró y exigió, en la medida de lo posible y a la mayor brevedad, que se comenzara a impartir”, indica García.
LA SEGURIDAD LLEGA TRAS LA DENUNCIA
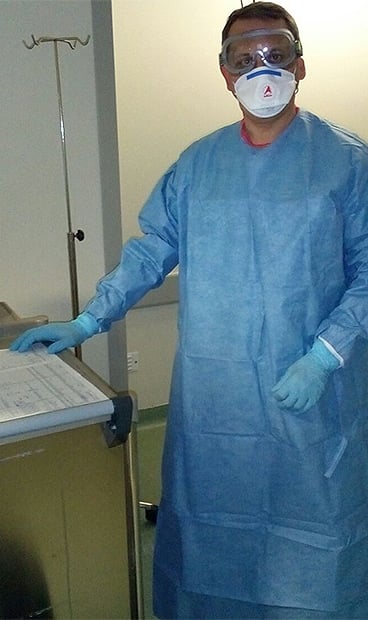
Juan Carlos Muñoz con el equipo de protección individual (EPI).
|
“La
Gerencia del hospital conocía el informe y los
servicios de Salud Laboral y Farmacia, también, pero no nos lo habían comunicado a nosotros”, denuncia Muñoz. Aunque la inseguridad afectaba a todas las unidades, era particularmente grave en la
UCI y en
Reanimación –donde para medicar a los pacientes hay que romper la estructura de los fármacos– y, en concreto, entre los profesionales de Enfermería, “el principal colectivo sanitarios que maneja estos productos”, recuerda García.
La formación llegó en octubre. “No tuvimos las medidas de protección adecuadas hasta que no denunciamos”, recalca el enfermero de la UCI. “Según la guía, determinados medicamentos deben ser preparados previamente en las
cabinas de seguridad biológica que están disponibles en los servicios de Farmacia para evitar nuestra exposición. Para los fármacos que entrañan riesgo en la administración ya tenemos
equipos de protección individual (EPI): bata impermeable, mascarillas FPP3 y gafas panorámicas”, explica Muñoz.
“El
protocolo que ha preparado ahora el centro dice por escrito que tenemos que
protegernos porque trabajar con estos medicamentos se relaciona con la probable o posible aparición de enfermedades, pero ¿qué ha pasado estos años?”, se pregunta el enfermero de la UCI. “Ya se conocían las consecuencias, pero no se nos ha informado ni se nos ha tratado adecuadamente hasta que no empezamos con las denuncias”, añade.
Según Muñoz, desde los
años 90 hay estudios publicados que hacen referencia a los riesgos de la exposición a
medicamentos biopeligrosos durante su preparación y administración. “Sin embargo, los trabajadores no hemos tenido nunca esta información, ni se nos ha hecho ningún tipo de reconocimiento médico, ni se ha investigado si la casuística de problemas oncológicos podría estar relacionada”, lamenta. Es difícil demostrar que una enfermedad ha sido producida por el contacto con estos fármacos porque no hay ensayos clínicos al respecto, solo
estudios observacionales.
UN PROBLEMA NACIONAL
A la hora de pedir responsabilidades, Muñoz lo tiene claro: el
gerente del centro es el máximo responsable. Pero también menciona al
Servicio de Salud Laboral del hospital, “que tiene la obligación de proteger la salud de los trabajadores y ha incumplido la ley”.

Ángel García, portavoz de Satse Ciudad Real.
|
Por su parte, García reconoce que el
déficit de formación en la gestión de fármacos peligrosos es una carencia en
todos los servicios de Enfermería de España: “A pesar de que ha habido gerencias más sensibles, es un problema a nivel nacional. Se debería plantear a escala estatal una campaña de concienciación a todos los trabajadores”.
Sin embargo, el portavoz de Satse admite que el hecho de que la Sanidad esté transferida a
17 comunidades autónomas es un problema para poder llevar a cabo una iniciativa nacional de sensibilización: “Corremos el peligro de que esta posible campaña se diluya, porque parece que no encontramos responsables”.
García recuerda que el riesgo que supone gestionar un medicamento no se reduce a los que se emplean en el tratamiento del
cáncer: “Hay otro tipo de
fármacos que se venían utilizando de una manera mucho menos rigurosa y que también son peligrosos, como los anticoagulantes orales, el clonazepam o los medicamentos antiepilépticos. Nos estamos dando cuenta de que estos fármacos están generando un amplio abanico problemas de salud a largo plazo”.
oTROS PELIGROS PARA LOS ENFERMEROS
Según el primer informe realizado por el Observatorio de Bioseguridad de la Mesa de la Profesión Enfermera, que aglutina al Consejo General de Enfermería y a Satse, la mitad de los hospitales españoles no tiene medidas de seguridad ante posibles accidentes biológicos, y en Atención Primaria solo el 30,1 por ciento de los encuestados afirma que su centro dispone de material de este tipo. Como ha alertado este organismo, en el año 2015 se reportaron 5.560 accidentes biológicos en nuestro país. Hay desigualdades entre comunidades autónomas a la hora de introducir material seguro. El caso más llamativo es el de la implantación de agujas hipodérmicas, donde hay diferencias de 90 puntos porcentuales entre regiones. Respecto a la adopción de agujas/palomillas, la única comunidad autónoma que suspende es Asturias (38,5 por ciento). El uso de lancetas llega al 100 por 100 en prácticamente todas las comunidades. Y todas están al día en jeringas para diabéticos, excepto Galicia (10 por ciento).
Las informaciones publicadas en Redacción Médica contienen afirmaciones, datos y declaraciones procedentes de instituciones oficiales y profesionales sanitarios. No obstante, ante cualquier duda relacionada con su salud, consulte con su especialista sanitario correspondiente.
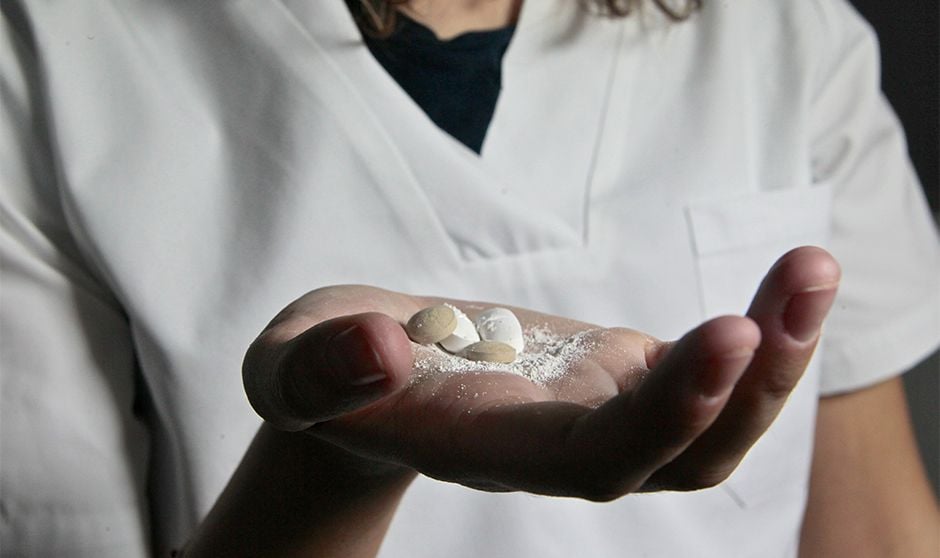
 La plantilla de Enfermería de la Unidad de Cuidados Intensivos (UCI) del Hospital General Universitario de Ciudad Real está formada por 55 profesionales. Cinco de ellos han sido diagnosticados con diferentes tipos de cáncer. De estos, dos han muerto. No se puede establecer una relación de causalidad, pero hay un hecho indiscutible: durante años han manipulado medicamentos tóxicos sin precaución.
La plantilla de Enfermería de la Unidad de Cuidados Intensivos (UCI) del Hospital General Universitario de Ciudad Real está formada por 55 profesionales. Cinco de ellos han sido diagnosticados con diferentes tipos de cáncer. De estos, dos han muerto. No se puede establecer una relación de causalidad, pero hay un hecho indiscutible: durante años han manipulado medicamentos tóxicos sin precaución.
